AVISO IMPORTANTE
| "As informações fornecidas são baseadas em artigos científicos publicados. Os resumos das doenças são criados por especialistas e submetidos a um processo de avaliação científica. Estes textos gerais podem não se aplicar a casos específicos, devido à grande variabilidade de expressão da doença. Algumas das informações podem parecer chocantes. É fundamental verificar se a informação fornecida é relevante ou não para um caso em concreto. "A informação no Blog Estudandoraras é atualizada regularmente. Pode acontecer que novas descobertas feitas entre atualizações não apareçam ainda no resumo da doença. A data da última atualização é sempre indicada. Os profissionais são sempre incentivados a consultar as publicações mais recentes antes de tomarem alguma decisão baseada na informação fornecida. "O Blog estudandoraras não pode ser responsabilizada pelo uso nocivo, incompleto ou errado da informação encontrada na base de dados da Orphanet. O blog estudandoraras tem como objetivo disponibilizar informação a profissionais de cuidados de saúde, doentes e seus familiares, de forma a contribuir para o melhoramento do diagnóstico, cuidados e tratamento de doenças. A informação no blog Estudandoraras não está destinada a substituir os cuidados de saúde prestados por profissionais. |
quarta-feira, 26 de agosto de 2009
SWYER - JAMES

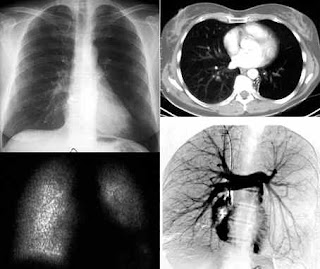


INTRODUÇÃO
A síndrome do pulmão hiperluzente unilateral foi primeiramente
descrita por Swyer e James(1) em um menino de 6
anos de idade em 1953. Desde então, tem sido mais amplamente
conhecida como síndrome de MacLeod(2), após este
autor ter documentado as características radiográficas de hiperluzência
unilateral em 9 pacientes, um ano após o relato
de caso original. Embora de patogênese não inteiramente
compreendida, acredita-se que a condição tipicamente siga a
uma infecção respiratória ocorrida na infância ou adolescência(
3). Repetidas infecções poderiam resultar em bronquiolite
obliterante, o que resultaria gradualmente em alçaponamento
de ar distal, distensão da via aérea e, eventualmente, enfisema
pan-acinar. As áreas afetadas se tornariam hipoventiladas,
com vasoconstrição hipóxica. A clássica hiperluzência
seria, dessa forma, secundária à diminuição do suprimento
sanguíneo nas áreas pulmonares afetada
SINDROME SMITH LEMLI OPITZ
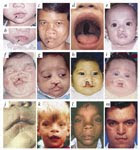


A síndrome de Smith-Lemli-Opitz (SLO) é uma síndrome polimalformativa de natureza metabólica e transmissão
autossómica recessiva, caracterizada por um padrão de dismorfias faciais minor, anomalias congénitas de vários
órgãos, atraso de crescimento e atraso mental. É causada por um defeito da enzima 7-dehidrocolesterol reductase,
responsável pelo último passo da via metabólica da síntese do colesterol. A síndrome de Smith-Lemli-Opitz
caracteriza-se por níveis diminuídos de colesterol e concentrações altas do seu precursor 7-dehidrocolesterol.
Os autores relatam o caso de uma gravidez com rastreio pré-natal integrado positivo para trissomia 21 e níveis séricos
de estriol não conjugado particularmente baixos. O cariótipo fetal revelou uma constituição cromossómica 46,XY.
Ecograficamente havia a registar uma translucência da nuca aumentada às 11 semanas de gestação e, às 18 semanas
ambiguidade genital, encurtamento dos fémures, cardiopatia lábio leporino e atraso de crescimento intra-uterino. A
suspeita bioquímica e ecográfica de síndrome de Smith-Lemli-Opitz foi confirmada pela demonstração de níveis baixos
de colesterol e níveis altos de 7-dehidrocolesterol e 8-dehidrocolesterol no líquido amniótico. Após interrupção médica
da gravidez às 20 semanas, foi realizada a análise mutacional do gene DHCR7 em DNA extraído de tecidos fetais, a
qual demonstrou homozigotia para a mutação comum IVS81G>C associada a fenótipos graves. Os autores fazem
também uma revisão da literatura respeitante ao diagnóstico pré-natal de síndrome de Smith-Lemli-Opitz.
Palavras-chave: Síndrome Smith-Lemli-Opitz, estriol, 7-dehidrocolesterol, colesterol, DHCR7, diagnóstico pré-natal,
translucência da nuca, ambiguidade sexual, IVS81G>C
Cardoso ML et al Diagnóstico Pré-Natal de Síndrome Smith-Lemli-Opitz
23
CASOS CLÍNICOS ISSN 0871-3413 • ©ArquiMed, 2005
Diagnóstico Pré-Natal de Síndrome de Smith-Lemli-Opitz
Maria Luís Cardoso*, Ana Maria Fortuna*, Sérgio Castedo†, Margarida Martins‡, Nuno Montenegro§,
Cornelis JakobsII, Peter Clayton**, Laura Vilarinho*
*Instituto de Genética Médica Jacinto de Magalhães, Porto; †GDPN-Genética Médica e Diagnóstico Pré-Natal, Porto;
‡Serviço de Obstetrícia , Hospital Pedro Hispano, Matosinhos; §Departamento de Ginecologia e Obstetrícia, Hospital
de São João, Porto; IIMetabolic Unit, Departement of Clinical Chemistry, VU University Medical Centre, Amsterdam,
The Netherlands; **Biochemistry Unit, Institute of Child Health, England
ARQUIVOS DE MEDICINA, 19(1-2): 23-27
INTRODUÇÃO
A síndrome de Smith-Lemli-Opitz (SLO, OMIM 270400)
é uma doença genética da biossíntese do colesterol de
transmissão autossómica recessiva caracterizada por
um padrão de dismorfias faciais minor (ptose, narinas
antevertidas, micrognatia, fenda palatina, úvula bífida),
alterações dos membros (sindactilia do segundo e terceiro
dedos dos pés, polidactilia pós-axial) e malfomações
congénitas múltiplas incluindo pseudohermafrodismo no
sexo masculino, hipolobulação pulmonar, agenesia renal,
malformações cardíacas e cerebrais bem como
atraso crescimento, hipotonia neonatal e atraso mental
(1). Estima-se que a sua incidência possa variar entre
1:22 000 (2) e 1:60 000 (3) consoante as populações.
Na origem da doença está um défice da enzima 7-
dehidrocholesterol reductase (EC 1.3.1.21) codificada
pelo gene DHCR7, localizado no cromossoma 11q13,
responsável pela conversão de 7-dehidrocolesterol em
colesterol (4,5). Este bloqueio tem consequências graves
para o desenvolvimento intra-uterino fetal, dadas as
múltiplas funções biológicas desempenhadas por este
lípido neutro.
No passado foram descritas duas formas de síndrome
de Smith-Lemli-Opitz com base no fenótipo clínico
observado: o tipo II correspondente a uma apresentação
grave e incompatível com a vida e o tipo I que inclui os
fenótipos menos graves da patologia. Contudo, as bases
bioquímicas e moleculares são as mesmas e os fenótipos
traduzem simplesmente diferentes níveis de actividade
enzimática residual (6).
Os autores apresentam um caso de diagnóstico prénatal
(DPN) de síndrome de Smith-Lemli-Opitz às 19
semanas de gravidez, numa família sem história positiva,
com base na detecção de níveis diminuídos de colesterol
no líquido amniótico (LA) e presença dos seus precursores
7-dehidrocolesterol e de 8-dehidrocolesterol bem como
a sua confirmação molecular. Os autores revêem também
o estado actual do conhecimento no que se refere
diagnóstico pré-natal de síndrome de Smith-Lemli-Opitz.
A síndrome de Smith-Lemli-Opitz (SLO) é uma síndrome polimalformativa de natureza metabólica e transmissão
autossómica recessiva, caracterizada por um padrão de dismorfias faciais minor, anomalias congénitas de vários
órgãos, atraso de crescimento e atraso mental. É causada por um defeito da enzima 7-dehidrocolesterol reductase,
responsável pelo último passo da via metabólica da síntese do colesterol. A síndrome de Smith-Lemli-Opitz
caracteriza-se por níveis diminuídos de colesterol e concentrações altas do seu precursor 7-dehidrocolesterol.
Os autores relatam o caso de uma gravidez com rastreio pré-natal integrado positivo para trissomia 21 e níveis séricos
de estriol não conjugado particularmente baixos. O cariótipo fetal revelou uma constituição cromossómica 46,XY.
Ecograficamente havia a registar uma translucência da nuca aumentada às 11 semanas de gestação e, às 18 semanas
ambiguidade genital, encurtamento dos fémures, cardiopatia lábio leporino e atraso de crescimento intra-uterino. A
suspeita bioquímica e ecográfica de síndrome de Smith-Lemli-Opitz foi confirmada pela demonstração de níveis baixos
de colesterol e níveis altos de 7-dehidrocolesterol e 8-dehidrocolesterol no líquido amniótico. Após interrupção médica
da gravidez às 20 semanas, foi realizada a análise mutacional do gene DHCR7 em DNA extraído de tecidos fetais, a
qual demonstrou homozigotia para a mutação comum IVS81G>C associada a fenótipos graves. Os autores fazem
também uma revisão da literatura respeitante ao diagnóstico pré-natal de síndrome de Smith-Lemli-Opitz.
Palavras-chave: Síndrome Smith-Lemli-Opitz, estriol, 7-dehidrocolesterol, colesterol, DHCR7, diagnóstico pré-natal,
translucência da nuca, ambiguidade sexual, IVS81G>C
ARQUIVOS DE MEDICINA Vol. 19, Nº 1-2
24
CASO CLÍNICO E MÉTODOS
Casal jovem saudável não consanguíneo com história
familiar e clínica irrelevante (gesta -1, para- 0). A primeira
ecografia efectuada às 11 semanas de gestação revelou
uma translucência da nuca (TN) aumentada (4mm). O
rastreio pré-natal integrado para síndrome de Down (7),
revelou um risco aumentado de síndrome de Down 1 em
18, a termo, trissomia 18 de 1 em 220 e um risco de
síndrome de Smith-Lemli-Opitz de 1 em 20, baseado nos
valores da translucência da nuca e dos níveis dos
seguintes marcadores: às 11 semanas e 5 dias PAPP-A
de 0.58 múltiplos da mediana (MoM) e, às 14 semanas e
5 dias, α-fetoproteína de 1.03 MoM, estriol não conjugado
(uE3) de 0.29 MoM, fracção β da gonadotrofina coriónica
humana livre (β-hCG) de 0.42 MoM e inibina-A de 1.21
MoM. Foi usado o programa Alpha (Logical Medical
Systems, Ltd) para os cálculos de risco.
Amniocentese foi efectuada às 14 semanas e 5 dias,
e a análise citogenética dos amniócitos cultivados revelou
um cariótipo normal 46,XY. A ecografia morfológica, às
18 semanas, revelou um atraso de crescimento intrauterino,
lábio leporino bilateral, ambiguidade sexual,
encurtamento dos fémures e cardiopatia. A
ecocardiografia fetal confirmou a existência de
comunicação inter-auricular/aurícula única.
A análise conjunta dos estudos efectuados e dos
resultados encontrados sugeriu como hipótese de
diagnóstico mais provável a síndrome de Smith-Lemli-
Opitz. Procedeu-se então à análise cromatográfica dos
esteróis no sobrenadante do líquido amniótico (que tinha
sido colhido para cariótipo e conservado congelado
a -20ºC). A metodologia utilizada corresponde à adaptação
de protocolos descritos na literatura (8). Este estudo
revelou a existência de níveis diminuídos colesterol (6
mmol /L; controlos normais: 9 - 23 mmol/L) bem como a
Fig. 1 - Análise dos esteróis do líquido amniótico por cromatografia de fase gasosa com espectrometria de massa em
modo de ião selectivo.A – Líquido amniótico normal; B – Líquido amniótico positivo para Síndrome Smith-Lemli-Opitz.
Esteróis identificados: 1) padrão interno – epicoprostanol; 2) colesterol; 3) 8-dehidrocolesterol; 4) 7-dehidrocolesterol.
Cardoso ML et al Diagnóstico Pré-Natal de Síndrome Smith-Lemli-Opitz
25
presença de 7-dehidrocolesterol (7,5 mmol /L; controlos
normais: <>C.
Seguidamente foi feito aconselhamento genético ao
casal, tendo-lhes sido explicado o risco de recorrência de
25%. Cerca de ano e meio depois, o casal recorreu à
consulta por nova gravidez de 17 semanas, tendo sido
oferecido diagnóstico pré-natal específico para síndrome
de Smith-Lemli-Opitz que revelou um feto não afectado.
DISCUSSÃO
O colesterol é o principal esterol dos tecidos humanos.
Este lípido neutro tem duas origens: é fornecido pela
alimentação e é sintetizado in vivo através de uma via
metabólica complexa. A maior parte do colesterol
necessário ao desenvolvimento fetal é produzido pelo
próprio feto (9,10). Assim, um défice na biossíntese do
colesterol constitui um erro hereditário do metabolismo
com expressão pré-natal, manifestando-se habitualmente
através de malformações várias que reflectem a
importância das funções que o colesterol desempenha
no organismo (11).
O diagnóstico pré-natal assenta na conjugação de
metodologias que permitam pôr em evidência a dupla
faceta desta patologia: (i) a síndrome polimalformativa e
(ii) as alterações metabólicas.
Ecografia
Na suspeição de um caso de síndrome de Smith-
Lemli-Opitz a ecografia constitui como um exame
importante, permitindo detectar alterações no
desenvolvimento fetal.
De acordo com um trabalho recente de análise
retrospectiva de 30 casos (12), as manifestações antenatais
desta patologia incluem: (i) no primeiro trimestre,
aumento da translucência da nuca em cerca de 26% dos
casos, (ii) no segundo trimestre (entre as 20 e 22 semanas)
edema da nuca (26%), malformações renais (26%),
polidactilia (10%), ambiguidade sexual (6%),
malformações cerebrais (10%), malformações cardíacas
(10%) e ACIU (20%), (iii) na ecografia de terceiro
trimestre (30 - 34 semanas) ACIU em 46% dos casos,
pelo que este constitui a manifestação ante-natal mais
frequente de síndrome de síndrome de Smith-Lemli-
Opitz identificada. Só em 6% dos casos referidos foi
possível detectar um conjunto de cinco anomalias,
configurando uma apresentação típica, que orientou
fortemente o diagnóstico e em 16% dos casos todas as
ecografias efectuadas foram consideradas normais (12).
Estes dados demonstram que o diagnóstico ecográfico é
por si só insuficiente e que por vezes as malformações
presentes são subtis, não sendo detectadas no período
pré-natal.
No caso que relatamos a associação de translucência
da nuca aumentada (no rastreio do primeiro trimestre)
com um conjunto de anomalias que incluíam ACIU,
ambiguidade sexual, lábio leporino, encurtamento dos
membros e comunicação intra-auricular constituiam
indicação para realização de amniocentese para
diagnóstico de uma eventual anomalia cromossómica.
Estriol não conjugado
O facto de a mãe ter efectuado o rastreio bioquímico,
foi também um aspecto determinante para a efectivação
deste diagnóstico: um valor baixo de estriol livre (0,29
MoM) combinado com as alterações ecográficas é
altamente sugestivo de uma alteração na
esteroidogénese. Esta associação explica-se pelo facto
de os défices na síntese do colesterol originarem
hipocolesterolemia fetal com diminuição na quantidade
de colesterol disponível para a síntese de estriol (que se
apresentará baixo), para a construção de membranas
celulares essencial num período de divisão celular intensa
e para interagir com as proteínas sonic hedgehog
moduladoras da embriogénese que se sabe serem
activadas pelo colesterol (dando por conseguinte origem
a ACIU e malformações). Pelas mesmas razões um
estriol normal poderá ser encontrado nas formas ligeiras
da síndrome (13).
De acordo com alguns autores a combinação de
rastreios bioquímicos pré-natais que incluam o
doseamento de estriol livre no sangue materno com uma
vigilância ecográfica cuidada virão no futuro ajudar no
diagnóstico de mais casos desta síndrome (12,14). A
maior dificuldade encontra-se na definição de critérios
globalmente aceites na selecção dos casos suspeitos e
que deverão ser testados para 7-dehidrocolesterol. Com
base na sua experiência há vários autores (14-16) que
sugerem que se testem para síndrome de Smith-Lemli-
Opitz as gestações em que se verifiquem simultaneamente
as três condições seguintes:
1. Marcadores séricos maternos sugestivos de risco
aumentado para trissomia 18 ou 21 (com registo de
estriol baixo).
2. Cariótipo normal.
3. Alterações ecográficas.
De acordo com este critério, o nosso caso teria sido
seleccionado para estudos complementares, permitindo
o diagnóstico.
Isoladamente, os níveis baixos de estriol livre não
constituem um bom indicador na selecção de casos para
diagnóstico pré-natal de síndrome de Smith-Lemli-Opitz
(3,13,17) pois existem outras causas mais frequentes às
quais se pode imputar essa situação, nomeadamente:
morte fetal, anencefalia, hipoplasia congénita das supraARQUIVOS
DE MEDICINA Vol. 19, Nº 1-2
26
renais e défice em sulfatase dos esteróides entre outras
(3,17).
Ensaios bioquímicos específicos
Até à descoberta do defeito metabólico responsável
pela síndrome de Smith-Lemli-Opitz, o diagnóstico prénatal
disponibilizado às famílias (com uma criança
afectada previamente diagnosticada) era efectuado por
ecografia. A partir do momento em que as bases
bioquímicas da síndrome de Smith-Lemli-Opitz foram
esclarecidas, esta situação alterou-se (4) e foram
efectuados estudos retrospectivos, para estabelecer
metodologias laboratoriais destinadas ao diagnóstico
pré-natal prospectivo de casos de risco (8,16). As mais
utilizadas consistem no doseamento dos esteróis
presentes no líquido amniótico (8,16,18,19), podendo
também efectuar-se a determinação da actividade
enzimática da 7-dehidrocolesterol reductase em
vilosidades coriónicas ou amniócitos cultivados (20),
embora seja uma abordagem mais onerosa e demorada.
É possível que no futuro teste de eleição seja de natureza
não invasiva através da identificação de esteróis
“anómalos” (derivados do 7-dehidrocolesterol) na urina
materna (21).
No caso que descrevemos, o diagnóstico pré-natal de
síndrome de Smith-Lemli-Opitz foi feito mediante a
determinação dos níveis de 7-dehidrocolesterol e
8-dehidrocolesterol no líquido amniótico por cromatografia
gasosa com espectrometria de massa em módulo de ião
selectivo por ser uma metodologia altamente sensível.
Verificou-se que o colesterol (principal esterol dos
mamíferos) estava baixo 6μmol /L e que o seu precursor
7-dehidrocolesterol apresentava uma concentração
elevada (sendo superior à do próprio colesterol -
7,5μmol /L). Estes dados favorecem a hipótese de
estarmos perante um défice enzimático severo, a qual é
reforçada pela positividade do teste efectuado sobre
líquido amniótico colhido às 14 semanas de gestação
quando a indicação mais comum é da sua execução após
as 18 semanas, para diminuição do risco de falsos
negativos por baixa concentração dos compostos
marcadores.
Estudos moleculares
Com a clonagem e localização cromossómica do
gene DHCR7 em 11q12-13 (22-24) tornou-se possível
conhecer o espectro mutacional responsável pela
síndrome de Smith-Lemli-Opitz em diferentes populações
e foram ensaiadas algumas tentativas de correlação
genótipo-fenótipo (25,26). Além disso tornou-se possível
o diagnóstico pré-natal molecular de síndrome de Smith-
Lemli-Opitz com base na identificação de mutações no
gene DHCR7 (27-30).
No nosso caso a análise mutacional só foi efectuada
após o diagnóstico bioquímico de síndrome de Smith-
Lemli-Opitz e revelou um feto homozigótico para a
mutação IVS8-1G>C, a mais frequente nos caucasianos.
Esta é uma mutação nula, conduzindo à inexistência de
enzima activa pelo que o fenótipo que lhe está associado
é extremamente grave e incompatível com a vida. Este é
o sétimo caso com homozigotia para esta mutação referido
na literatura (23,25,28) no entanto é provável que dada a
elevada mortalidade peri-natal associada a homozigotia
para mutações nulas, esta situação esteja subvalorizada.
Vários autores defendem que na autópsia de fetos
com malformações múltiplas seja incluído para além do
estudo genético a análise dos esteróis se a síndrome de
Smith-Lemli-Opitz é minimamente suspeito (6). A
investigação molecular pode também ser efectuada em
amostras de DNA extraído de produtos de abortamento
ou placentas de fetos com malformações em que a
fetopatologia equacione a hipótese de síndrome de Smith-
Lemli-Opitz e não existam produtos adequados para
análise bioquímica (31).
CONCLUSÃO
Este foi o primeiro diagnóstico pré-natal positivo para
síndrome de Smith-Lemli-Opitz, completamente
caracterizado (em termos, bioquímicos e moleculares)
em Portugal numa família sem história prévia de
abortamentos ou de fetos com malformações.
Este caso ilustra bem a ideia de que o diagnóstico prénatal
de síndrome de Smith-Lemli-Opitz deve ser
considerado, em termos prospectivos, nas gestações em
que houver registo de anomalias ecográficas e que
cursem com um estriol baixo no rastreio bioquímico
materno do segundo trimestre.
Dado que por vezes as malformações só são
detectadas tardiamente, e nalguns casos a amniocentese
pode ter sido realizada algumas semanas antes, é
necessário que se introduza de modo mais sistemático a
prática de separar, congelar e conservar cerca de 3 ml de
sobrenadante do líquido amniótico, para eventuais ensaios
bioquímicos que venham a ser necessários, tal como
ocorreu no presente caso.
Deve ser sublinhado que, face ao estado actual do
conhecimento, só conseguimos diagnosticar
prospectivamente casos de síndrome de Smith-Lemli-
Opitz com fenótipo moderado a grave. O diagnóstico prénatal
de formas ligeiras continua a só ser possível quando
existe um caso índex caracterizado. Nestas variantes
menos graves os níveis de colesterol estão muitas vezes
no limiar da normalidade, pelo que os níveis de estriol
serão normais e as malformações minor presentes podem
não ser detectadas na ecografia fetal convencional.
Cardoso ML et al Diagnóstico Pré-Natal de Síndrome Smith-Lemli-Opitz
27
Correspondência:
Dr.ª Maria Luís Cardoso
Unidade de Biologia Clínica
Instituto de Genática Mádica Jacinto Magalhães
Praça Pedro Nunes, 88
4099-028 Porto
e-mail: mluiscardoso@gm.min-saude.pt
REFERÊNCIAS
1 - Smith DW, Lemli L, Opitz JA. A newly recognized syndrome
of multiple congenital anomlies. J Pediatr 1964;64:210-7
2 - Wayne JS, Nakamura LM, Eng B, Hunnisett L, Chitayat D,
Costa T, Nowaczyk MJM. Smith-Lemli-Opitz syndrome:
carrier frequency and spectrum of DHCR7 mutations in
Canada. J Med Genet 2002;39;e31
3 - Schoen E, Norem C, O’ Keefe J, Krieger R, Walton D, To TT.
Maternal Serum Unconjugated Estriol as a Predictor for
Smith-Lemli-Opitz Syndrome and Other Fetal Conditions.
Obstet & Gynecol 2003;102:167-72
4 - Tint GS, Irons M, Elias ER, Batta AK, Frieden R, Chen T,
Salen G. Defective Cholesterol Biosynthesis Associated
with the Smith-Lemli-Opitz syndrome. New Engl J Med
1994;330:107-13
5 - Waterham HR, Wanders RJA. Biochemical and genetic
aspects of 7-dehydrocholesterol reductase and Smith-Lemli-
Opitz. Biochim Biophys Acta 2000;1529:340-56
6 - Seller MJ, Russell J, Tint GS. Unusual Case of Smith-Lemli-
Opitz Syndrome “Type II”. Am J Hum Genet 1995;56:265-8
7 - Wald NJ, Watt HC, Hackshaw AK. Integrated screening for
Down’s syndrome on the basis of tests performed during the
first and second trimesters. N Engl J Med 1999;341:461-7.
8 - Kelley RI. Diagnosis of Smith-Lemli-Opitz syndrome by gas
chromatography/mass spectrometry of 7-dehydrocholesterol
in plasma, amniotic fluid and cultured skin fibroblasts.
Clin Chim Acta 1995;236:45-58
9 - Connor WE, Lin DS. Placental transfer of cholesterol - 4-14C
into rabbit and guinea pig fetus. J Lipid Res 1967;8:558-64
10 - Schmid KE. Endogenous and Exogenous Sources of
Cholesterol During Fetal Development. PhD thesis in
Pathobiology and Molecular Medicine, University of Cincinnati,
2003
11 - Clayton PT. Disorders of Cholesterol biosynthesis. Arch Dis
Child 1998;78:185-189
12 - Goldenberg A, Wolf C, Chevy F, Benachi A, Dumez Y,
Munnich A, Cormier-Daire V. Antenatal manifestations of
Smith-Lemli-Opitz (RSH) Syndrome : A retrospective Survey
of 30 cases. Am J Med Genet 2004;124A:423-6
13 - Kratz LE, Kelley RI. Prenatal diagnosis of the RSH / Smith-
Lemli-Opitz syndrome. Am J Med Genet 1999;82:376-81
14 - Angle B, Tint GS, Yacoub OA, Clark AL. Atypical case of
Smih-Lemli-Opitz Syndrome: Implications for diagnosis. Am
J Med Genet 1998;80:322-6
15 - Canick JA, Abuelo DN, Bradley LA Tint GS. Maternal serum
marker levels in two pregnanacies affected with Smith-
Lemli-Opitz syndrome. Prenat Diagn 1997;17:187-9
16 - Rossiter JP, Hofman KJ, Kelley RI. Smih-Lemli-Opitz
Syndrome: Prenatal Diagnosis by Quantification of Cholesterol
Precursors in Amniotic Fluid. Am J Hum Genet
1995;56:272-5
17 - Bick DP, McCorkle D, Stanley WS, Stern HJ, Staszak P,
Berkovitz GD et al. Prenatal Diagnosis of Smith-Lemli-Opitz
Syndrome in a pregnancy with Low Maternal Serum Oestriol
and a Sex-reversed fetus. Prenat Diagn 1999;19:68-71
18 - Abuelo DN, Tint GS, Kelley R, Batta AK, Shefer S, Salen G.
Prenatal Detection of the cholesterol Biosynthetic Defect in
the Smith-Lemli-Opitz syndrome by the Analysis of Amniotic
Fluid Sterols. Am J Med Genet 1995;56:281-5
19 - Dallaire L, Mitchell G, Giguère R, Lefebvre F, Melançon SB,
Lambert M. Prenatal diagnosis of Smith-Lemli-Opitz syndrome
is possible by measurement of 7-dehydrocholesterol
in amniotic fluid. Prenat Diagn 1995;15:855-8
20 - Linck LM, Hayflick SJ, Lin DS, Battaile KP, Ginat S,
Burlingame T, et al. Fetal demise with Smith-Lemli-Opitz
syndrome confirmed by tissue sterol analysis and the absence
of measurable 7-dehydrocholesterol Δ7-reductase
activity in chorionic villi. Prenat Diagn 2000;20:238-40
21 - Shackleton C, Roitman E, Kratz L, Kelley R. Dehydrooestriol
and dehydropregnanetriol are candidate analyse for
prenatal diagnosis of Smith-Lemli-Opitz syndrome. Prenat
Diagn 2001;21:207-12.
22 - Wassif CA, Maslen C, Kachilele-Linjewile S, Lin D, Linck
LM, Connor WE. Mutations in the human sterol Δ-7-reductase
gene at 11q12-13 cause Smith-Lemli-Opitz syndrome.
Am J Hum Genet 1998;63:55-62
23 - Waterham HR, Wijburg FA, Hennekam RC, Vreken P, Poll-
The BT, Dorland L, et al. Smith-Lemli-Opitz syndrome is
caused by mutations in the 7-dehydrocholesterol reductase
gene. Am J Hum Genet 1998;63:329-38
24 - Fitzky BU, Witsch-Baumgartner M, Erdel M, Lee JN, Paik
Y-K, Glossmann H et al. Mutations in the Δ-7-sterol reductase
gene in patients with the Smith-Lemli-Opitz syndrome.
Proc. Natl Acad Sci USA 95:8181-8186
25 - Witsch-Baumgartner M, Fitzky BU, Ogorelkova M, Kraft
HG, Moebius FF, Glossmann H et al. Mutational spectrum
in the delta 7-sterol reductase gene and genotype-phenotype
correlation in 84 patients with Smith-Lemli-Opitz syndrome.
Am J Hum Genet 2000;66:402-12
26 - Goldenberg A, Chevy F, Bernard C, Wolf C, Cormier-Daire
V. Circonstances cliniques du diagnostique du syndrome de
Smith-Lemli-Opitz et tentatives de corrélation phénotypegenótype:
à propos de 45 casirconstances cliniques du
diagnostique du syndrome de Smith-Lemli-Opitz et tentatives
de corr 84 patients with Smith-Lemli-Opit. Arch Pediatr
2003;10:4-10
27 - Bzdúch V, Kozák L, Franvová H, Behúlová D. Prenatal
Diagnosis of Smith-Lemli-Opitz syndrome by Mutation Analysis.
Am J Med Genet 2000;95:85
28 - Nowaczyk MJM, Farrell SA, Sirkin WL, Velsher L, Krakowiak
PA, Waye JS, Porter FD. Smith-Lemli-Opitz (RHS) Syndrome:
Holoprosencephaly and Homozygous IVS8-1G_C
Genotype Am J Med Genet 2001;103:75-80
29 - Nowaczyk MJM, Garcia DM, Eng B, Waye J. Rapid
Molecular Prenatal Diagnosis of Smith-Lemli-Opitz Syndrome.
Am J Med Genet 2001;102:287-388
30 - Löffler J, Utermann G, Witsch-Baumgartner M. Molecular
prenatal diagnosis of Smith-Lemli-Opitz syndrome is reliable
and efficient. Prenat Diagn 2002;22:827-30
31 - Löffler J, Trojovsky A, Casati B, Kroisel PM, Utermann G.
Homozygosity for the W151X Stop Mutation in the Δ7-sterol
Reductase Gene (DHCR7) Causing a Lethal Form of Smith-
Lemli-Opitz syndrome: Retrospective Molecular Diagnosis.
Am J Med Genet 2000;95:174-7
REFERÊNCIAS
1 - Smith DW, Lemli L, Opitz JA. A newly recognized syndrome
of multiple congenital anomlies. J Pediatr 1964;64:210-7
2 - Wayne JS, Nakamura LM, Eng B, Hunnisett L, Chitayat D,
Costa T, Nowaczyk MJM. Smith-Lemli-Opitz syndrome:
carrier frequency and spectrum of DHCR7 mutations in
Canada. J Med Genet 2002;39;e31
3 - Schoen E, Norem C, O’ Keefe J, Krieger R, Walton D, To TT.
Maternal Serum Unconjugated Estriol as a Predictor for
Smith-Lemli-Opitz Syndrome and Other Fetal Conditions.
Obstet & Gynecol 2003;102:167-72
4 - Tint GS, Irons M, Elias ER, Batta AK, Frieden R, Chen T,
Salen G. Defective Cholesterol Biosynthesis Associated
with the Smith-Lemli-Opitz syndrome. New Engl J Med
1994;330:107-13
5 - Waterham HR, Wanders RJA. Biochemical and genetic
aspects of 7-dehydrocholesterol reductase and Smith-Lemli-
Opitz. Biochim Biophys Acta 2000;1529:340-56
6 - Seller MJ, Russell J, Tint GS. Unusual Case of Smith-Lemli-
Opitz Syndrome “Type II”. Am J Hum Genet 1995;56:265-8
7 - Wald NJ, Watt HC, Hackshaw AK. Integrated screening for
Down’s syndrome on the basis of tests performed during the
first and second trimesters. N Engl J Med 1999;341:461-7.
8 - Kelley RI. Diagnosis of Smith-Lemli-Opitz syndrome by gas
chromatography/mass spectrometry of 7-dehydrocholesterol
in plasma, amniotic fluid and cultured skin fibroblasts.
Clin Chim Acta 1995;236:45-58
9 - Connor WE, Lin DS. Placental transfer of cholesterol - 4-14C
into rabbit and guinea pig fetus. J Lipid Res 1967;8:558-64
10 - Schmid KE. Endogenous and Exogenous Sources of
Cholesterol During Fetal Development. PhD thesis in
Pathobiology and Molecular Medicine, University of Cincinnati,
2003
11 - Clayton PT. Disorders of Cholesterol biosynthesis. Arch Dis
Child 1998;78:185-189
12 - Goldenberg A, Wolf C, Chevy F, Benachi A, Dumez Y,
Munnich A, Cormier-Daire V. Antenatal manifestations of
Smith-Lemli-Opitz (RSH) Syndrome : A retrospective Survey
of 30 cases. Am J Med Genet 2004;124A:423-6
13 - Kratz LE, Kelley RI. Prenatal diagnosis of the RSH / Smith-
Lemli-Opitz syndrome. Am J Med Genet 1999;82:376-81
14 - Angle B, Tint GS, Yacoub OA, Clark AL. Atypical case of
Smih-Lemli-Opitz Syndrome: Implications for diagnosis. Am
J Med Genet 1998;80:322-6
15 - Canick JA, Abuelo DN, Bradley LA Tint GS. Maternal serum
marker levels in two pregnanacies affected with Smith-
Lemli-Opitz syndrome. Prenat Diagn 1997;17:187-9
16 - Rossiter JP, Hofman KJ, Kelley RI. Smih-Lemli-Opitz
Syndrome: Prenatal Diagnosis by Quantification of Cholesterol
Precursors in Amniotic Fluid. Am J Hum Genet
1995;56:272-5
17 - Bick DP, McCorkle D, Stanley WS, Stern HJ, Staszak P,
Berkovitz GD et al. Prenatal Diagnosis of Smith-Lemli-Opitz
Syndrome in a pregnancy with Low Maternal Serum Oestriol
and a Sex-reversed fetus. Prenat Diagn 1999;19:68-71
18 - Abuelo DN, Tint GS, Kelley R, Batta AK, Shefer S, Salen G.
Prenatal Detection of the cholesterol Biosynthetic Defect in
the Smith-Lemli-Opitz syndrome by the Analysis of Amniotic
Fluid Sterols. Am J Med Genet 1995;56:281-5
19 - Dallaire L, Mitchell G, Giguère R, Lefebvre F, Melançon SB,
Lambert M. Prenatal diagnosis of Smith-Lemli-Opitz syndrome
is possible by measurement of 7-dehydrocholesterol
in amniotic fluid. Prenat Diagn 1995;15:855-8
20 - Linck LM, Hayflick SJ, Lin DS, Battaile KP, Ginat S,
Burlingame T, et al. Fetal demise with Smith-Lemli-Opitz
syndrome confirmed by tissue sterol analysis and the absence
of measurable 7-dehydrocholesterol Δ7-reductase
activity in chorionic villi. Prenat Diagn 2000;20:238-40
21 - Shackleton C, Roitman E, Kratz L, Kelley R. Dehydrooestriol
and dehydropregnanetriol are candidate analyse for
prenatal diagnosis of Smith-Lemli-Opitz syndrome. Prenat
Diagn 2001;21:207-12.
22 - Wassif CA, Maslen C, Kachilele-Linjewile S, Lin D, Linck
LM, Connor WE. Mutations in the human sterol Δ-7-reductase
gene at 11q12-13 cause Smith-Lemli-Opitz syndrome.
Am J Hum Genet 1998;63:55-62
23 - Waterham HR, Wijburg FA, Hennekam RC, Vreken P, Poll-
The BT, Dorland L, et al. Smith-Lemli-Opitz syndrome is
caused by mutations in the 7-dehydrocholesterol reductase
gene. Am J Hum Genet 1998;63:329-38
24 - Fitzky BU, Witsch-Baumgartner M, Erdel M, Lee JN, Paik
Y-K, Glossmann H et al. Mutations in the Δ-7-sterol reductase
gene in patients with the Smith-Lemli-Opitz syndrome.
Proc. Natl Acad Sci USA 95:8181-8186
25 - Witsch-Baumgartner M, Fitzky BU, Ogorelkova M, Kraft
HG, Moebius FF, Glossmann H et al. Mutational spectrum
in the delta 7-sterol reductase gene and genotype-phenotype
correlation in 84 patients with Smith-Lemli-Opitz syndrome.
Am J Hum Genet 2000;66:402-12
26 - Goldenberg A, Chevy F, Bernard C, Wolf C, Cormier-Daire
V. Circonstances cliniques du diagnostique du syndrome de
Smith-Lemli-Opitz et tentatives de corrélation phénotypegenótype:
à propos de 45 casirconstances cliniques du
diagnostique du syndrome de Smith-Lemli-Opitz et tentatives
de corr 84 patients with Smith-Lemli-Opit. Arch Pediatr
2003;10:4-10
27 - Bzdúch V, Kozák L, Franvová H, Behúlová D. Prenatal
Diagnosis of Smith-Lemli-Opitz syndrome by Mutation Analysis.
Am J Med Genet 2000;95:85
28 - Nowaczyk MJM, Farrell SA, Sirkin WL, Velsher L, Krakowiak
PA, Waye JS, Porter FD. Smith-Lemli-Opitz (RHS) Syndrome:
Holoprosencephaly and Homozygous IVS8-1G_C
Genotype Am J Med Genet 2001;103:75-80
29 - Nowaczyk MJM, Garcia DM, Eng B, Waye J. Rapid
Molecular Prenatal Diagnosis of Smith-Lemli-Opitz Syndrome.
Am J Med Genet 2001;102:287-388
30 - Löffler J, Utermann G, Witsch-Baumgartner M. Molecular
prenatal diagnosis of Smith-Lemli-Opitz syndrome is reliable
and efficient. Prenat Diagn 2002;22:827-30
31 - Löffler J, Trojovsky A, Casati B, Kroisel PM, Utermann G.
Homozygosity for the W151X Stop Mutation in the Δ7-sterol
Reductase Gene (DHCR7) Causing a Lethal Form of Smith-
Lemli-Opitz syndrome: Retrospective Molecular Diagnosis.
Sindrome de smith-maggenis
Síndrome de Smith-Magenis
A síndrome de Smith-Magenis é uma afecção genética pouco conhecida no Brasil que causa retardo mental e distúrbios de comportamento. Há uma variedade de sinais clínicos encontrados nos pacientes afetados, sendo alguns mais comuns em determinada faixa de idade. Para conhecermos um pouco mais sobre este assunto entrevistamos por e’mail o médico geneticista, Dr. Daniel Carvalho. Aqui ele nos responde questões gerais sobre a síndrome de Smith-Magenis, para você saber mais profundamente procure a ajuda de um serviço de Genética Clínica. O Serviço de Aconselhamento Genético(Unesp-Botucatu) está capacitado para fazer a avaliação dos pacientes e exames necessários, com isto vem realizando um esforço concentrado para a localização de casos no Estado de São Paulo, e desta forma, poder servir melhor os pacientes com esta afecção. Dr. Daniel Carvalho é médico com Residência Médica em Genética Médica pela USP de Ribeirão Preto e especialista em Genética Clínica pela Sociedade Brasileira de Genética Clínica. Pós-graduando do Departamento de Genética/Instituto de Biociências/UNESP-Botucatu.1 - O que é a síndrome de Smith-Magenis? Trata-se de uma afecção genética pouco diagnosticada que leva a retardo mental, distúrbio de comportamento e pode estar associada a diferentes anomalias congênitas. É uma doença de causa genética, mas não hereditária. Ou seja, não é transmitida de uma geração para outra.2 - O que causa a síndrome de Smith-Magenis? Sua causa se deve, em quase todos os casos, a uma perda de material genético (vários genes) da região cromossômica 17p11.2 que podemos detectar por exames genéticos específicos . Esta perda é um ‘acidente’ durante a formação de um dos gametas (células reprodutoras: óvulo ou espermatozóide) na transmissão do material genético. Em raros casos, a doença pode ser causada por mutação em um gene (RAI1) localizado nesta região e envolvido como o principal responsável pelos problemas da síndrome de Smith-Magenis.3 - Qual a incidência de casos da síndrome de Smith-Magenis no Brasil? Não existem estudos que apontem a incidência exata, mas pelo mecanismo da doença, estima-se que sua incidência no Brasil seja a mesma do resto do mundo: 01 criança afetada a cada 25.000 nascidos-vivos. No entanto, uma grande maioria dos casos não é diagnosticada no Brasil, mesmo nos grandes centros urbanos.4 - Quais os aspectos de um paciente com a síndrome de Smith-Magenis? Uma grande variedade de sinais clínicos pode ser encontrada nos pacientes afetados e também ocorrem sinais que são mais encontrados em determinadas faixas de idade. Algumas anomalias, principalmente oculares e do aparelho geniturinário, podem estar associadas. Até os 2 anos de idade os sinais dismórficos faciais (pequenas alterações no padrão da face que dão pistas para o diagnóstico) não são muito evidentes e as crianças apresentam atraso no desenvolvimento neuropsicomotor e são suspeitas de terem Síndrome de Down. São descritos como bebês dóceis e referido pouco choro e reatividade pelos pais. Dos 2 até 10 anos de idade alguns sinais são mais típicos: braquicefalia (cabeça achatada posteriormente); lábio superior proeminente e com aspecto em arco; fenda palpebral desviada para cima e distância dos olhos diminuída, face alargada e quadrada. Na adolescência os sinais faciais se tornam mais evidentes e também se percebe prognatismo (região do queixo para frente) e sobrancelhas espessas e que se juntam (sinofre). Contudo os problemas de comportamento e o atraso no desenvolvimento são os que se tornam mais significativos: retardo do desenvolvimento neuropsicomotor perceptível nos primeiros anos de vida; atraso significativo de linguagem; hiperatividade e déficit de atenção; várias formas de auto-injúria: bater a cabeça, morder-se, beliscar-se, puxar a pele; dificuldade para conseguir asseio corporal independente; acessos de birra (prolongada), raiva, agressão, mau humor, desobediência, teimosia. Muitas crianças afetadas pela Síndrome de Smith-Magenis estão sendo acompanhadas como deficiência mental sem causa definida ou como autistas.5 - Como pode ser feito o diagnóstico da Síndrome de Smith-Magenis? O diagnóstico pode ser confirmado através de um exame de sangue genético denominado FISH, que deve ser solicitado após a suspeita clínica por profissional que maneje crianças com atraso do desenvolvimento (médico geneticista ou neurologista infantil, por exemplo). Esta suspeita pode ser favorecida por alguns aspectos que são muito característicos nos pacientes com a Síndrome de Smith-Magenis: 1) Movimento estereotipado: abraçar-se ou apertar o tronco com os braços; 2) onicotilomania que é uma forma de auto-injúria onda a criança arranca frequentemente unhas das mãos e pés até sangrar; 3) poliembolocoilamania, também por sensibilidade periférica diminuída, que é a mania de inserir objetos em orifícios do corpo (conduto auditivo, narinas, ânus, vagina); 4) dificuldade para dormir: demora em conseguir pegar no sono, acorda e se agita várias vezes à noite não deixando os responsáveis repousarem.6- Qual tipo de acompanhamento necessário e o papel da família para o melhor desenvolvimento da criança? A criança precisa ser acompanhada por médico que possa identificar os problemas de saúde relacionados à doença, assim como profissional médico (psiquiatra, neurologista) que possa prescrever e acompanhar a medicação apropriada para atenuar os distúrbios de comportamento associados.Além disto, é fundamental o suporte de estimulação e de medidas comportamentais por uma equipe multiprofissional, principalmente de fonoterapia para aprimorar os recursos de linguagem expressiva.A família tem o papel essencial de trabalhar junto à equipe multiprofissional no manejo da dificuldade de comportamento e na aplicação das medidas comportamentais, além de contribuir para o trabalho de fonoterapia e dos cuidados médicos de rotina.
Doenças Metabólicas Hereditarias
Doenças Metabólicas Hereditárias
Dra. Mara Lúcia Ferreira
Médica Neuropediatra responsável pelos ambulatórios de bebê de risco e erros inatos do metabolismo da Unidade de Neurologia Infantil do Hospital Pequeno Príncipe (UNIPP)
As doenças metabólicas hereditárias são causadas por erro inato do metabolismo. No inicio do século XX, em 1908, publicado no Lancet, Archibold Garrod, usou o termo erro inato do metabolismo, para se referir a algumas situações clínicas. A primeira doença estudada foi a Alcaptonúria (aumento da excreção do ácido homogentísico), que leva a artrite, e a urina fica escura após algumas horas em contato com o ar. Posteriormente descreveu o albinismo, cistinúria e a pentosúria, que também deveria ser erro inato do metabolismo (EIM).
O termo EIM se aplica a um grupo de doenças geneticamente determinadas, decorrente da deficiência em alguma via metabólica que está envolvida na síntese (anabolismo), transporte ou na degradação (catabolismo) de uma substância.
De 1908 para cá tivemos avanços no número de erros inatos conhecidos, que hoje ultrapassam 400, e são estudados por um ramo da medicina, que se chama Bioquímica Genética.
A incidência das doenças do EIM são individualmente raras, sua incidência cumulativa é de 1:5000 aos recém-nascidos vivos. Em triagem neonatal de um maior número de EIM utilizando-se a espectrometria de massa, observa-se incidência de 1:3803.
No Brasil temos incidência de algumas patologias isoladas como a fenilcetonúria = 1:11818 a 1:15000, leucinose = 1:43000 e deficiência de biotinidase = 1:125000.
Apesar da evolução das técnicas bioquímicas e genéticas, a incidência das doenças do EIM não tem aumentado, provavelmente porque o diagnóstico está sendo subestimado, devido a alguns fatores: como são consideradas raras, leva muitos médicos a uma pesquisa mais tardia, além disso, as amostras de urina e sangue devem ser pesquisados no momento da doença aguda, e por último muitas doenças produzem somente anormalidades intermitentes.
Classificação Clinica:
Categoria 1 = doenças que envolvem somente um sistema, ou afetam somente um órgão ou sistema anatômico; os sintomas são uniformes.
Categoria 2 = a lesão bioquímica básica afeta uma via metabólica comum, e um grande número de células ou órgãos; apresenta diversidade de sintomas.
Divide-se em 3 grupos:
Grupo 1 - Defeito da síntese ou catabolismo de moléculas complexas.
Grupo 2 - Defeito do metabolismo intermediário.
Grupo 3 - Defeito na produção ou utilização de energia.
Grupo 1 (defeito da síntese ou catabolismo de moléculas complexas):
Características: sinais e sintomas permanentes e progressivos.
Doenças: lisossomiais e perixissomais.
Grupo 2 (defeito do metabolismo intermediário):
Características: intoxicação aguda e crônica. Intervalo livre de sintomas, relação com ingesta alimentar.
Doenças: aminoacidopatias, Acidúrias Orgânicas, Defeitos do ciclo da uréia e intolerância aos açucares.
Grupo 3 (defeito na produção ou utilização de energia):
Características: metabolismo intermediário do fígado, músculo ou cérebro.
Doenças: depósito de glicogênio, defeitos de B-oxidação de ácidos graxos; doenças mitocondriais e hiperlactacidemias congênitas.
Sintomas Agudos no período Neonatal: “Distúrbios Metabólicos Neonatais”
Identificação da criança de risco:
1- Sinais clínicos inespecíficos:
alteração do estado geral
transtorno neurológico (hipotonia, sonolência, hiporeatividade,...)
transtornos digestivos (recusa alimentar, vômitos, dor abdominal,...)
transtornos respiratórios (taquipnéia, bradipnéia,...).
2- Sinais e elementos invocadores:
antecedentes familiares de morte neonatal inexplicáveis, consangüinidade, abortos de repetição.
intervalo neonatal livre de sintomas.
deterioração progressiva sem causa aparente e que não respondam a terapia sintomática.
3- Sinais clínicos específicos:
deterioração neurológica rápida e progressiva (alteração de consciência, tônus, movimentos anormais, alteração especial EEG).
odor especial na urina.
miopatias, cardiomiopatias.
dismorfia crânio facial.
4- Apresentação essencial como doença hepática:
hepatomegalia.
icterícia.
vômitos.
letargia.
alteração da função hepática.
*A presença de uma infecção não descarta a coexistência de um EIM, já que o EIM desencadeia a sintomatologia.
SINAIS CLÍNICOS E ETIOLOGIA DAS DOENÇAS METABÓLICAS:
TIPO I:
Distúrbio Neurológico tipo intoxicação com cetose: Doença mais freqüente: MSUD (leucinose).
TIPO II:
Distúrbio Neurológico tipo intoxicação com desidratação: Doenças mais freqüentes: MMA (acidemia metilmalônica), PA (acidemia propiônica), IVA (acidemia isovalérica), MCD (deficiência múltipla de carboxilase).
Distúrbio Neurológico tipo deficiência energética com sinais hepáticos: Doenças mais freqüentes: GA II (acidúrias glutárica), CPT II (carnitina palmital transferase II), LCAD (deficiência de acilcoenzima A desidrogenasse de cadeia longa), HMG-coaliase (coenzima A 3 metil glutaril 3 hidroxi).
TIPO III:
Distúrbio Neurológico tipo deficiência energética com taquipnéia e hipotonia: Doenças mais freqüentes: Acidose Láctica Congênita (PC, PDH, Ciclo Krebs, Cadeia Respiratória), MCD (deficiência múltipla de carboxilase).
TIPO IV a:
Distúrbio neurológico tipo intoxicação com sinais hepáticos: Doenças mais freqüentes: Doenças do Ciclo da Uréia, HHH (homocitrulinúria, hiperamonemia e hiperornitinemia), Defeitos da oxidação de ácidos graxos (GA II, CPT II, LCAD, LCHAD).
TIPO IV b:
Distúrbio Neurológico tipo convulsões e mioclonias: Doenças mais freqüentes: NKH (hiperglicinemia não cetótica), SO-XO (sulfite oxidase e xantine oxidase).
TIPO IV c:
Doenças de acúmulo, fácies grosseira, hepatoesplenomegalia, ascite, hidropisia neonatal, macroglossia, mancha vermelha cereja, linfócitos vacuolados: Doenças mais freqüentes: GMI (gangliosidose), ISSD (sialidose tipo I), Doença de Gauche, Niemann-Pick tipo C, Mucopolissacaridose tipo VII, Galactosialidose, Sialúria.
TIPO V:
Hepatomegalia e Hipoglicemia: Doenças mais freqüentes: Glicogenose tipo I e III, Deficiência difosfatase frutose.
Hepatomegalia, Icterícia e Insuficiência Hepática: Doenças mais freqüentes: Intolerância hereditária a frutose, Galactosemia, Tirosenemia tipo I, Hemocromatose neonatal, Doença de Wilson, Alfa-1- antitripsina, Doença de cadeia respiratória.
EXAMES SOLICITADOS QUANDO SUSPEITA DE EIM:
Sangue:
Hemograma
Gasometria
Na
K
Cl
“Anion Gap” - (Na) – (HCO3 + Cl)
Glicemia
Lactato
Amônia
TGO, TGP, gama-GT.
Uréia, Creatinina.
Ácido Úrico
Colesterol, Triglicerídios.
Urina:
Parcial (pH, densidade, corpos cetônicos)
Triagem para EIM (DNPH, Nitroprussiato de prata, Benedict, Cloreto férrico, Azul de toluidina, Reação de CTMA e Nitrosonaftol).
Cromatografia de aminoácidos, açúcares e ácidos orgânicos.
CASUÍSTICA DE ERROS INATOS DO METABOLISMO NO PERÍODO NEONATAL DO HOSPITAL INFANTIL PEQUENO PRÍNCIPE NO PERÍODO DE 1994 – 2001.
Número de casos: 29 casos
Sexo:
Feminino: 17 casos
Masculino: 12 casos
Idade Média de início dos sintomas: 30 dias
Patologias mais encontradas:
Acidúrias Orgânicas: Acidúrias Metilmalônica – 2 casos
Acidúrias Isovalérica – 1 caso
Acidúrias Glicérica – 1 caso
Aminoacidopatias: Fenilcetonúria –1 caso
MSUD –1 caso
Homocistinúria – 1 caso
Tirosenemia –1 caso
Hiperglicinemia não cetótica – 1 caso
Doenças Lisossomiais: Gangliosidose – GM1 –3 casos
Mucopolissacaridose tipo I – Hurler –1 caso
Doença de Tay-Sacks – 1 caso
Defeito na Oxidação de Ácidos Graxos: MCAD –1 caso
LCAD –1 caso
Acidemia Glutárica tipo II –2 casos
Intolerância aos Açúcares: Galactosemia –2 casos
Mucolipidose: Glicogenose-tipo II (Doença de Pompe) – 3 casos
Deficiência de Biotinidase – 3 casos
Reye-like – 3 casos
Referências Bibliográficas:
!. Scriver, C. R., Beaudet, L., Sly, W.S. and Valle, D. The Metabolic and Molecular Bases of Inherited Disease, 1995.
2. Lyon , G., Adams , R.D., and Kolodny, E. H., Neurology of Hereditary Metabolic Diseases of Children, 1996.
3. Martins, AM; Dalmeida, V; Micheletti, C; Santos, LMG; Aoki, MM e Macedo, DM - Erros Inatos do Metabolismo: avaliação de um protocolo de investigação clínica e laboratorial. Rev. Saúde Pública, 2000.
4. Instituto Fleury-Erros Inatos do Metabolismo-Perguntas e Respostas -On-line Copyright © 2005- Word Wide Web URL: www.Institutofleury.org.br.
Assinar:
Postagens (Atom)